Síndrome de May-Thurner
História
O primeiro Stent implantado em uma veia de
grande calibre dentro do abdome de um paciente foi realizado em 1988 pelo Dr.
Zollikofer. Nesta época ainda não se conhecia uma alteração da anatomia das
grandes veias nesta região chamada Síndrome de May-Thurner ou Síndrome de
Cokett.
Depois de alguns anos, estes médicos
observaram que existia um número muito maior de tromboses venosas profundas em
pernas esquerdas do que nas direitas, especialmente em mulheres jovens. Esta diferença
chegava a alguns estudos clínicos a 15/1.
Na maioria dos casos, quando se tratou a
trombose venosa, esta alteração da anatomia das veias da região da veia cava
inferior quando se divide nas veias ilíacas comuns direita e esquerda acabou
aparecendo, sendo a principal causa da formação dos coágulos naquele ponto.
O que é a Síndrome de May-Thurner (ou
Cokett)?
A compressão da veia ilíaca comum esquerda
quando é cruzada pela frente pela artéria comum direita e por trás pela coluna
lombar foi descrita em 1957 por May e Thurner, a partir de trabalhos realizados
com dissecções de 960 cadáveres para avaliar a anatomia local. A compressão foi
encontrada em 22% dos casos. Baseados nestas observações, a freqüência em
adultos foi estimada entre 20 e 34%. As opiniões deferem se a condição é
adquirida ao longo da vida ou se constitui em anomalia congênita.
A veia fica "presa" entre a artéria
e a coluna, estruturas bem mais fortes do que ela e que, comprimindo a veia,
causa um estreitamento importante que leva a uma dificuldade da passagem do
sangue neste local.
Esta compressão da veia ilíaca comum esquerda
explica a maior incidência de trombose venosa no membro inferior esquerdo -
proporção de 3:1 em relação à perna direita, chegando em alguns estudos
clínicos a 15:1.
Como ela atua na trombose venosa
profunda
Como existe uma compressão da veia pela
artéria e pela coluna lombar, a veia ficará com um grande estreitamento da
passagem do sangue neste ponto. É como se uma avenida com diversas pistas de
repente tivesse uma ponte com apenas uma pista - um grande engarrafamento se
forma e os carros praticamente param.
Ocorre à mesma coisa nesta doença: o
estreitamento funciona como a ponte, e o sangue praticamente para neste ponto
para passar. Acontece que o sangue, quando diminui muito sua velocidade, sofre
uma alteração de sua composição química, a qual leva à formação de um coágulo
(trombo) dando início à trombose venosa profunda.
Ela sempre começa no ponto do estreitamento da
veia, e dali se estende para cima e para baixo, produzindo os quadros clínicos
da TVP
Em alguns pacientes, que já apresentam doenças
do sangue (trombofilias), esta compressão funciona também como um
"gatilho" da formação dos coágulos, pois que o sangue já tem uma
propensão pela sua própria doença de formar trombos quando aparecem as
condições desencadeantes (compressão).
Como se faz o diagnóstico da Síndrome
de May-Thurner
A compressão da veia ilíaca comum esquerda
explica o porquê das tromboses acontecerem predominantemente na perna esquerda.
Muitas pessoas com a compressão clinicamente "oculta" ou até mesmo
trombose são assintomáticas.
A Hipertensão Venosa pré-trombótica pode estar
presente, com sintomas de varizes, dor, peso, cansaço e edema da perna, mas
permanence muitas vezes sem o diagnóstico. Às vezes as pacientes notam
diferença no tamanho das pernas ou no tamanho dos pés quando vão comprar
sapatos, mas podem ser ignoradas. Realmente, esta condição deveria ser
suspeitada em qualquer pessoa com trombose venosa profunda do membro inferior
esquerdo ou sintomas de Insuficiência Venosa Crônica mais importante no membro
inferior esquerdo.
Existem três exames de imagem que fazem o
diagnóstico do problema:
1. Ultrassom Doppler
Colorido: é o exame mais fácil de realizar, com baixo
custo e sem a necessidade de se puncionar veias ou injetar contrastes. O
problema deste exame é que, por ser realizado externamente, às vezes não
consegue visualizar as veias dentro do abdome, exatamente onde está à alteração
anatômica da Síndrome de May-Thurner. Se o paciente for magro, a possibilidade
de se estudar esta região aumenta, mas mesmo assim existe a chance do médico
que for realizar o exame não consiga fazer o diagnóstico.
2. Angiotomografia: apesar da necessidade
de se injetar contraste por uma veia periférica, é o exame que melhor pode
estudar esta doença sem a necessidade de punção direta das veias tronculares e
injeção de quantidades maiores de contraste. Mesmo pacientes obesos podem se
submeter a este exame que, devidamente realizado, fará o diagnóstico em mais de
95% dos casos, mostrando inclusive a presença de trombos e a extensão do
problema. É hoje o exame que realizamos para o diagnóstico e preparação para o
procedimento endovascular, proporcionando todas as informações que necessitamos
para traçar as estratégias dos procedimentos, seleção do material necessário,
etc.
3. Angiografias: é o exame padrão para o
diagnóstico, já que se visualizam completamente todas as veias do membro
afetado e as veias abdominais. Por ser mais caro e significar a punção com cateteres
das veias principais, guardamos este procedimento para o tratamento
endovascular propriamente dito, pois é parte integrante do protocolo da sua
realização
Como se trata este problema?
O tratamento da Síndrome de May-Thurner está
SEMPRE indicado em três situações:
1. Presença da
compressão e trombose venosa associada: em muitos casos de TVP
na região da veia cava inferior / bifurcação das veias ilíacas, após o
tratamento endovascular da TVP, se faz o diagnóstico da SM-T, a qual é então
também tratada com técnicas endovasculares, solucionando a causa da trombose;
2. Presença da
compressão, sem trombose, mas com sintomatologia importante: pacientes com sintomas
de insuficiência venosa severa no membro inferior esquerdo, principalmente
mulheres jovens, devem pesquisar a SM-T, pois o tratamento endovascular desta
alteração resolve a imensa maioria dos sinais e sintomas relacionados;
3. Presença da
compressão, sem trombose, sem sintomas, mas com diagnóstico de Trombofilias: nesta situação, as
compressões associadas às alterações da composição bioquímica do sangue
representam uma condição de risco muito alta de trombose venosa e deve ser
tratada para evitar a complicação da TVP e até embolia pulmonar associada.
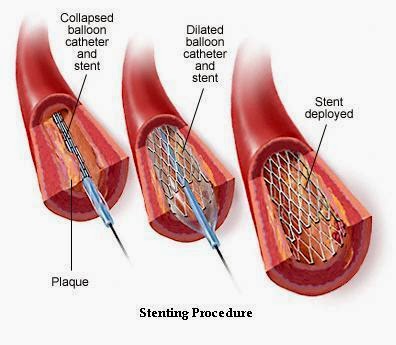
O Tratamento Endovascular
O tratamento endovascular compreende a
introdução de um catéter na veia que vai infundir uma droga que dissolve os
coágulos que estejam presentes na região (nos casos de TVP associada) - drogas
trombolíticas - e depois a realização de dilatações da região comprimida com balões
de angioplastia (cateteres com pequenos balões infláveis na ponta).
Após a dilatação das veias que estavam doentes
existe a necessidade de mantê-las abertas para que o sangue circule
normalmente. Para isto, implantamos os chamados Stents, que são como
"canudos metálicos" que se expandem no segmento da veia a ser tratado
e se fixa ali, mantendo a veia aberta permanentemente.
Quais os resultados do tratamento
convencional e do endovascular?
O tratamento convencional da TVP aguda com
anticoagulantes e repouso no leito servem apenas para interromper o processo de
formação de novos coágulos, não interferindo naqueles já formados e que
obstruem o fluxo normal do sangue em veias tronculares. Por causa disto, o
processo crônico pós-trombótico evolui ao longo de anos até que os pacientes
apresentem os sinais e sintomas da Síndrome Pós-Trombótica (SPT) com queixas
que vão desde o edema e varizes nos membros afetados até as úlceras de estase.
De 10 a 30% dos casos de TVP aguda desenvolverão a
SPT nos 5 anos seguintes ao evento inicial. Isto representa aproximadamente
120.000 pacientes
por ano com estas alterações. As úlceras de estase acometem
O tratamento endovascular tem como fundamento
a possibilidade de, através de técnicas utilizando catéteres, balões de
angioplastia, endopróteses e medicamentos fibrinolíticos, reconstruírem os
vasos sanguíneos tronculares obstruídos, reconstituindo o fluxo sanguíneo
normal pelas vias axiais principais. Este novo tipo de tratamento tem mostrado
resultados superiores ao tratamento convencional, tanto do ponto de vista
clínico com melhoria dos sinais e sintomas prévios, como também no que se
refere aos resultados anatômicos, funcionais e angiográficos.
Veja os respectivos percentuais de
recanalização da veia:
A utilização do tratamento endovascular
disponível em associação com as drogas fibrinolíticas constituem o eixo
principal do procedimento de revascularização venosa. As diversas maneiras como
estes materiais e medicamentos são empregados variam de caso a caso, dependendo
de fatores como a localização, extensão e tempo entre o diagnóstico e o
tratamento.













Nenhum comentário:
Postar um comentário